3月12日晚,我院急诊科上演生死时速。一名车祸致多发伤的少年生命垂危,急诊科十几名医护人员全力救治,将患者从死亡线上救了回来。
患者被送往我院急诊科时,深度昏迷,双侧瞳孔散大,对光反射消失,出现明显的休克表现,命悬一线。CT检查显示,患者脑挫伤、肺挫伤、脾脏挫伤、腰椎骨折等多处损伤,濒临死亡。急诊外科团队迅速予以补液、抗休克治疗,同时邀请胸外科顾家榕副主任医师为其完成胸腔闭式引流,并完善相关检查。此时ICU也已迅速准备好所需床位、呼吸机及各种监测设备,将患者收住入院。
入院后,ICU全友宏医生查体时发现,患者血压不稳定,导尿时小便呈血性,考虑存在腹腔出血及泌尿系损伤的可能,在床旁B超引导下开展腹腔穿刺时,抽出不凝血,通过邀请普外科会诊后,季刚副主任医师认为患者腹腔出血,脾脏可能已破裂,立即决定开展剖腹探查术。
手术过程异常凶险。打开腹腔后,普外科团队发现约3000ml的大量积血,患者收缩压迅速下降至60mmHg以下,最低时仅有40mmHg,再次濒临死亡边缘,手术团队面临不小的挑战。在张正伟、徐图医生的辅助下,季刚主任迅速分离组织,探查出血点,并结扎脾脏各血管,切除脾脏进行止血。麻醉医生做好自体血回输的准备,快速进行补液、输血,努力稳定患者的生命体征。经过手术团队的努力,患者止住出血,血压上升,生命体征逐渐平稳,术后转回ICU进行监护治疗。
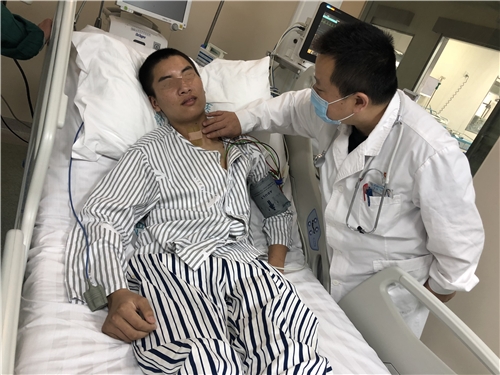
患者术后的情况不容乐观。患者左腿肌力0级,情绪异常烦躁,不配合相关治疗。在使用了大量的镇痛镇静药物后,患者仍不能平静,甚至数次咬扁气管插管,在更换鼻插管后,依然不耐受,随后患者出现了肺部感染、呼吸衰竭的并发症。ICU许玺主任提出,患者持续情绪烦躁,不配合治疗,长期使用大剂量的镇痛镇静药物,对后续治疗非常不利,应该及早气管切开,利于痰液引流,同时安排患者母亲做好消毒工作,固定陪护,安抚患者情绪。
患者病情一波三折。后续复查脑CT,出血已明显吸收,但左腿依旧不能活动,胸腔出现包裹性积液,痰培养出现全耐药的鲍曼不动杆菌,后治疗变得更加复杂。许玺主任决定邀请神经外科刘民主任、神经内科秦琳副主任、骨科顾军主任医师、胸外科顾家榕副主任医师、呼吸科邱鸣磊副主任医师、精神科茅卫兵副主任医师、药剂科主任孙旦萍、医务部华键副主任等开展多学科联合查房,共同讨论下一步治疗方案。

经过联合查房讨论,大家认为下肢单瘫不能排除脊髓及神经损伤;腰椎骨折暂不需处理;锁骨骨折可在3周内手术;目前应该予营养神经,加强康复锻炼,条件允许早期拔除各种管道,减少不适;肋骨骨折无错位,不需要手术处理;包裹性积液可手术治疗。多重耐药菌方面需注意抬高床头,促进肺复张,完善血培养、痰培养及药敏鉴定,可考虑升级抗生素为替加环素。精神症状方面存在性格及外伤因素,可加量服用奥氮平。医务人员及家属应积极鼓励,增强患者信心。
治疗方案调整后,患者情绪好转,各类镇痛镇静药物逐渐减量,左下肢肌力逐渐恢复,目前已基本恢复正常。经过全院共同努力,积极治疗,目前这名17岁的少年恢复情况良好。
全院各科医护人员的辛苦付出,家属感恩在心,他们送来了三面锦旗,向参与抢救的医护团队表示感谢。疫情当下,成功救治每一名患者,都给予医务工作者不断向前的动力。
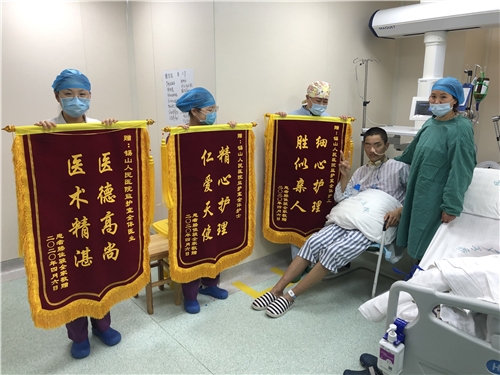
此次重伤患者的成功救治,离不开急诊医护人员的快速反应,离不开各部门医疗团队高效精准的手术方案,以及多科联动的科学会诊机制,充分体现了我院的应有的危急重症救治水平。(图文/车磊 编辑/孙炜 审核/杨居艳)
地址: 无锡市锡山区安镇街道大成路1128号(大成路与锡东大道交叉口)
电话: 0510-82402084
邮编: 214105